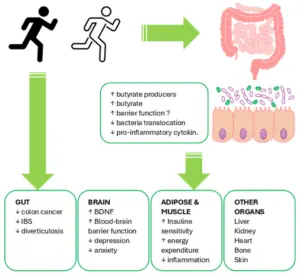
A inflamação sistêmica aguda associada ao exercício, frequentemente observada em sessões longas e/ou intensas, decorre, entre outros fatores, de perturbações na integridade epitelial intestinal que resultam em hiperpermeabilidade e eventual translocação de componentes luminais, como as endotoxinas. Essas toxinas são moléculas complexas do tipo lipopolissacarídeos (LPS), integrantes da membrana externa de bactérias Gram-negativas.
Durante o exercício intenso, o fluxo sanguíneo é desviado para os músculos ativos e para a pele, com o objetivo de otimizar o transporte de oxigênio e dissipar o calor, reduzindo temporariamente a perfusão esplâncnica e intestinal. Essa redistribuição hemodinâmica leva a uma hipóxia transitória da mucosa intestinal, associada a aumento da temperatura luminal, alteração do pH e acúmulo de espécies reativas de oxigênio, criando um microambiente hostil à microbiota intestinal. Sob essas condições, parte das bactérias, especialmente as Gram-negativas, pode sofrer lise ou morte celular, liberando seus componentes estruturais, como o LPS, no lúmen intestinal.
Quando a permeabilidade intestinal está aumentada, como ocorre sob estresse térmico, desidratação e esforço prolongado, essas moléculas podem atravessar a barreira epitelial e atingir a corrente sanguínea. Uma vez em circulação, o LPS é reconhecido por receptores do sistema imunológico inato, particularmente o Toll-Like Receptor 4 (TLR4) presente em macrófagos e células epiteliais. Essa interação desencadeia uma cascata de sinalização intracelular que culmina na liberação de citocinas pró-inflamatórias, como interleucina-1β (IL-1β), interleucina-6 (IL-6) e fator de necrose tumoral alfa (TNF-α). O resultado é uma resposta inflamatória sistêmica aguda que, em níveis moderados, integra o processo fisiológico de adaptação ao estresse do exercício. No entanto, quando exacerbada, essa resposta pode provocar mal-estar, fadiga, sintomas gastrointestinais e queda no desempenho. Assim, a manutenção da integridade intestinal, por meio de hidratação adequada, ingestão equilibrada de carboidratos e treinamento intestinal, é essencial para minimizar a endotoxemia induzida pelo exercício e suas repercussões inflamatórias.
Bertuccioli, Alexander, Giordano Bruno Zonzini, Massimiliano Cazzaniga, Marco Cardinali, Francesco Di Pierro, Aurora Gregoretti, Nicola Zerbinati, Luigina Guasti, Maria Rosaria Matera, Ilaria Cavecchia, and et al. 2024. “Sports-Related Gastrointestinal Disorders: From the Microbiota to the Possible Role of Nutraceuticals, a Narrative Analysis” Microorganisms 12, no. 4: 804.
O padrão clássico dessa endotoxemia caracteriza-se por aumentos discretos de citocinas pró-inflamatórias (IL-1β, TNF-α) e elevações moderadas de citocinas inflamatórias/responsivas (IL-6, IL-8) logo após o esforço, seguidas de uma resposta anti-inflamatória tardia, como a elevação de IL-10 entre uma e duas horas após o exercício, proporcional à carga aplicada. Nesse contexto, diversas pesquisas têm testado intervenções nutricionais baseadas na oferta de carboidratos (CHO) durante o exercício, com o objetivo de atenuar o estresse imune e preservar a função metabólica.
A elevada demanda por carboidratos em atletas de endurance se explica pela grande participação da via oxidativa da glicose como fonte de energia durante o exercício prolongado. Neste contexto, deve-se lembrar que na maioria dos casos, se pretende percorrer a longa distância no menor tempo possível e, portanto, o exercício é prolongado e ao mesmo tempo proporcionalmente intenso para cada indivíduo. A ingestão exógena de CHO visa manter a glicemia estável, garantir a oferta contínua de glicose ao músculo ativo e poupar o glicogênio intramuscular e hepático, retardando a fadiga e sustentando o desempenho. À medida que o exercício se prolonga, a depleção de glicogênio torna-se um fator limitante da performance; portanto, o fornecimento externo de glicose e frutose — especialmente em combinações que otimizam o transporte intestinal — permite prolongar o tempo até a exaustão e reduzir a percepção de esforço. Essa estratégia, além de manter a disponibilidade energética, atenua o estresse fisiológico e imunológico decorrente do esforço, reduzindo a magnitude da resposta inflamatória e contribuindo para a preservação da integridade gastrointestinal.
O conceito de “treinamento intestinal” (gut training) surge justamente como forma de induzir adaptações fisiológicas e moleculares no trato gastrointestinal, permitindo maior eficiência na absorção e melhor tolerância às altas cargas de carboidratos. De maneira mecanística, a repetida exposição luminal aos CHO durante os treinos estimula a expressão e a atividade dos transportadores de glicose e frutose, principalmente o SGLT1 (sodium-glucose co-transporter 1) e o GLUT5, localizados na borda em escova dos enterócitos. Essa adaptação — denominada gut adaptation — é mediada por receptores sensoriais como T1R3 e α-gustducina, que, ao perceberem a presença de açúcares, ativam vias hormonais (como GIP e GLP-1) responsáveis por aumentar a síntese desses transportadores. Além das alterações moleculares, ocorrem ajustes funcionais: o estômago passa a tolerar maiores volumes, o esvaziamento gástrico torna-se mais rápido, e o intestino melhora sua capacidade de absorção, reduzindo sintomas como náuseas, distensão e cólicas. Com isso, há maior oxidação de carboidratos exógenos, melhor disponibilidade energética e menor dependência do glicogênio muscular, o que se traduz em maior resistência e menor risco de desconforto gastrointestinal durante o esforço prolongado.
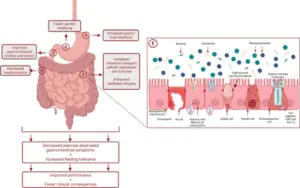
Fonte: Martinez IG, Mika AS, Biesiekierski JR, Costa RJS. The Effect of Gut-Training and Feeding-Challenge on Markers of Gastrointestinal Status in Response to Endurance Exercise: A Systematic Literature Review. Sports Med. 2023 Jun;53(6):1175-1200.
Os resultados de estudos sobre o impacto da suplementação prolongada de CHO são, entretanto, heterogêneos. Após cerca de 28 dias de intervenção com ingestão elevada de carboidratos, observam-se apenas tendências não significativas de redução em IL-6 e pequenas variações em IL-8 e marcadores anti-inflamatórios, sem consistência estatística. Assim, conclui-se que o aumento da ingestão de CHO não garante, isoladamente, uma modulação previsível do perfil de citocinas, sendo seus benefícios mais evidentes sobre a tolerância gastrointestinal, a manutenção da glicemia e a eficiência absortiva, do que sobre uma “reprogramação inflamatória” sistêmica.
No manejo dos sintomas gastrointestinais (GI), além do ajuste da dose e do formato dos CHO, destaca-se a aplicação da dieta low-FODMAP, acrônimo de “fermentable oligo-, di-, monosaccharides and polyols”. Trata-se de carboidratos de cadeia curta, de rápida fermentação e absorção limitada, que aumentam a osmolaridade intraluminal e a produção de gases, favorecendo distensão abdominal, cólicas e diarreia. Em atletas com sensibilidade intestinal, a redução dos FODMAPs pode diminuir a incidência e a gravidade dos sintomas. No entanto, por se tratar de uma intervenção restritiva, requer planejamento criterioso para evitar reduções indesejadas na ingestão energética e de carboidratos, fator crítico em modalidades de endurance. Portanto, embora promissora, essa abordagem deve ser individualizada e supervisionada, assegurando equilíbrio entre tolerância e disponibilidade energética.

Entre os açúcares, a frutose merece atenção especial. Diferentemente da glicose, que utiliza o cotransporte dependente de sódio (SGLT1), a frutose é absorvida no enterócito via GLUT5, um transportador específico e sódio-independente, cuja regulação é rápida e adaptativa. Estudos mostram que o mRNA do GLUT5 pode duplicar em poucas horas após a exposição elevada à frutose, indicando a capacidade do intestino em ajustar-se ao conteúdo da dieta. Contudo, quando ingerida isoladamente e em altas concentrações ou velocidades, a frutose apresenta absorção mais lenta que a glicose, deixando maior remanescente luminal com efeito osmótico e suscetível à fermentação colônica — o que explica a maior propensão a cólicas, desconforto abdominal e queda de desempenho. Por outro lado, misturas glicose-frutose (utilizando simultaneamente os transportadores SGLT1 e GLUT5) ampliam a capacidade absortiva total e reduzem o risco de má absorção e sintomas, além de melhorarem o conforto gastrointestinal e a oxidação de carboidratos exógenos em taxas elevadas. Assim, as cólicas associadas à frutose não são inevitáveis, mas dependem da dose, da taxa de ingestão, da co-ingestão com glicose e do grau de adaptação intestinal, obtido por meio de treinamento dietético progressivo.
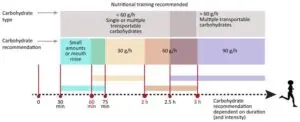
Fonte: https://books.openedition.org/insep/1790
A avaliação da absorção de carboidratos pode ser feita pelo teste de hidrogênio expirado (H₂). De forma didática, carboidratos não absorvidos no intestino delgado alcançam o cólon, onde são fermentados pela microbiota, produzindo gases — entre eles o H₂. Parte desse gás difunde-se para o sangue, alcança os pulmões e é exalado. A medição do pico ou da área sob a curva de H₂ após um desafio alimentar fornece uma estimativa indireta da quantidade de CHO não absorvida. Estudos de “treinamento intestinal” (gut-training) demonstram reduções de 45% a 54% no pico de H₂ em apenas duas semanas, refletindo melhor absorção e tolerância. Ainda assim, o teste apresenta limitações, como variabilidade individual, baixa reprodutibilidade e influência de fatores dietéticos e microbianos prévios. Valores inferiores a 10 ppm após intervenção são, em geral, considerados clinicamente insignificantes quanto à má absorção, mas o H₂ deve sempre ser interpretado em conjunto com sintomas e desempenho.
O uso de probióticos durante o exercício é outro campo em expansão. A literatura aponta possíveis reduções — ainda que modestas e heterogêneas — na incidência e duração de sintomas GI, possivelmente pela preservação das tight junctions, redução da permeabilidade intestinal e modulação imune da mucosa. Estudos realizados em condições de prova (por exemplo, maratonas com ingestão padronizada de CHO e fluidos) relataram menor incidência de sintomas e melhor manutenção de ritmo entre atletas que utilizaram probióticos, sustentando a hipótese de que a integridade da barreira intestinal favorece a absorção e oxidação de CHO. Apesar disso, os resultados variam amplamente conforme cepas, doses e durações de uso, e muitos estudos não mensuram alterações reais na microbiota. Assim, recomenda-se uso crônico e planejado (≥ 2–4 semanas) com cepas dos gêneros Lactobacillus e Bifidobacterium, em doses entre 10⁹ e 10¹¹ UFC/dia, sempre com monitoramento individual de resposta e sintomas.
A cafeína é um ergogênico amplamente validado, utilizado para reduzir a percepção de esforço, aumentar a atenção e otimizar o desempenho em atividades de longa e curta duração. Contudo, doses elevadas podem induzir desconforto gastrointestinal em indivíduos sensíveis. Para evitar efeitos adversos, recomenda-se o uso de doses baixas a moderadas, testadas previamente em treinos, e a evitação de fatores agravantes, como jejum, estresse e o consumo simultâneo de outros estimulantes.
Por fim, destaca-se que, em modalidades de endurance, a ingestão de carboidratos durante o exercício deve situar-se entre 60 e 90 g/h, podendo chegar a 80–120 g/h em atletas com intestino treinado. Em tais condições, a escolha do tipo de carboidrato e o treinamento intestinal tornam-se determinantes. Misturas de glicose e frutose maximizam a absorção e minimizam sintomas, enquanto o gut training — sustentado por mecanismos de gut adaptation — favorece a eficiência absortiva, o conforto digestivo e o desempenho metabólico. Quando a progressão de doses é feita sem preparo prévio, pode haver aumento do H₂ expirado e desconforto, reforçando a necessidade de individualizar a adaptação intestinal e validar as estratégias em treinos específicos.
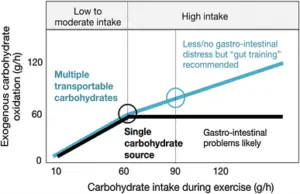
Fonte: Jeukendrup AE. Training the Gut for Athletes. Sports Med. 2017 Mar;47(Suppl 1):101-110. doi: 10.1007/s40279-017-0690-6.
Em síntese, a suplementação com altas doses de carboidratos, o uso racional de ergogênicos e a preservação da função gastrointestinal compõem um eixo integrativo de cuidado ao atleta de endurance. Mapear gatilhos, realizar 2–4 semanas de treinamento intestinal, adotar misturas de carboidratos multi-transportáveis e utilizar probióticos e cafeína de forma planejada são estratégias que unem fisiologia, imunologia e nutrição aplicada para otimizar a performance e preservar a saúde intestinal no esporte.
Referências
Jeukendrup AE. Training the Gut for Athletes. Sports Med. 2017 Mar;47(Suppl 1):101-110. doi: 10.1007/s40279-017-0690-6.
Martinez IG, Mika AS, Biesiekierski JR, Costa RJS. The Effect of Gut-Training and Feeding-Challenge on Markers of Gastrointestinal Status in Response to Endurance Exercise: A Systematic Literature Review. Sports Med. 2023 Jun;53(6):1175-1200.
Mlinaric J, Mohorko N. Nutritional strategies for minimizing gastrointestinal symptoms during endurance exercise: systematic review of the literature. J Int Soc Sports Nutr. 2025 Dec;22(1):2529910.
Wilson P. Sport Supplements and the Athlete’s Gut: A Review. Int J Sports Med. 2022 Sep;43(10):840-849. doi: 10.1055/a-1704-3086.
